L'ostéochondrose cervicale est une affection qui affecte les vertèbres et les disques intervertébraux. L'ostéochondrose cervicale fait référence à des dorsopathies déformantes. Des modifications involutives des disques intervertébraux ont été observées dès l'âge de 20 ans. Dans le même temps, ils deviennent plus sensibles au stress, moins élastiques et perdent du fluide lubrifiant.
Le plus souvent, la pathologie survient chez les personnes âgées, mais actuellement, l'incidence a considérablement augmenté chez les enfants et les adolescents. Les neurologues identifient l'ostéochondrose cervicale à l'aide des dernières études diagnostiques. Après avoir clarifié le diagnostic, une thérapie complexe est réalisée à l'aide des médicaments les plus efficaces, des procédures physiothérapeutiques et des méthodes innovantes de rééducation physique.
Le nom de la maladie est composé des deux termes grecs "osteon" (os) et "chondros" (cartilage). L'ostéochondrose cervicale commence par des modifications de la partie centrale du disque intervertébral. Le disque intervertébral perd de l'humidité, sa taille diminue, ce qui entraîne la convergence des corps vertébraux et l'endommagement des racines nerveuses avec les vaisseaux. Les vertèbres reçoivent des nutriments des tissus environnants qui sont nocifs pour le corps. La compression des nerfs et des vaisseaux sanguins entraîne un spasme musculaire protecteur, qui devient la cause de la douleur à mesure que la maladie progresse.

Quel médecin traite cette maladie
Le traitement de l'ostéochondrose est le domaine d'activité des neurologues. Cependant, si des symptômes d'ostéochondrose du cou apparaissent, il est possible de consulter un médecin de famille. Un neurologue choisira les médicaments pour l'ostéochondrose cervicale les moins stressants pour le corps, ce qui est important pour le traitement médicamenteux.
Pour déterminer la présence d'un processus pathologique dans le tissu cartilagineux et l'ostéochondrose cervico-brachiale, le patient est référé pour un examen complet. Les tactiques de traitement de l'ostéochondrose cervicale sont développées conformément aux résultats de la recherche.
La coopération interdisciplinaire permet également le traitement des comorbidités chez le patient. De plus, le patient bénéficie d'un support d'information complet : un plan de traitement, un relevé des prestations, des informations sur les entretiens spécialisés et les mesures diagnostiques.
cause
L'ostéochondrose cervicale se développe sous l'influence d'un grand nombre de facteurs provoquants. Aucune cause claire d'ostéochondrose cervicale n'a été identifiée. La maladie est souvent associée à des troubles métaboliques et au vieillissement des vertèbres.
Les chercheurs suggèrent que l'ostéochondrose cervicale se développe pour les raisons suivantes :
- Stress excessif sur la colonne vertébrale. Une charge élevée sur la colonne vertébrale est observée lors du port de mauvaises chaussures, pieds plats, obésité, position assise prolongée;
- Troubles métaboliques. Une carence en vitamines, minéraux, troubles du métabolisme du calcium peut être à l'origine de processus dégénératifs dans les vertèbres;
- Anomalies congénitales et acquises de la colonne vertébrale et de l'appareil ligamentaire (épaississement des ligaments, lombarisation, sacralisation);
- Pathologies du tractus gastro-intestinal, entraînant une absorption insuffisante des nutriments;
- Infection, empoisonnement;
- Blessures, ecchymoses, fractures de la colonne vertébrale, à la suite desquelles l'approvisionnement en sang et l'innervation de la colonne vertébrale sont perturbés, ce qui provoque ses troubles dystrophiques;
- Mettre l'accent sur;
- Portez des chaussures à talons;
- Grossesse, en particulier grossesses multiples;
- Lésions auto-immunes du tissu conjonctif, structure anormale des types de collagène 1 et 2 ;
- Risques professionnels (soulever de lourdes charges, vibrations prolongées, travailler en position assise avec une inclinaison constante de la tête) ;
- Modifications athéroscléreuses et autres des artères vertébrales ;
- Courbure de la colonne vertébrale (cyphose, scoliose, cyphoscoliose).
L'hérédité est un facteur de risque important pour le développement de l'ostéochondrose cervicale. Ce fait prouve la présence d'ostéochondrose chez les enfants, lorsque la colonne vertébrale n'est pas encore surchargée.
degrés
En raison de la structure particulière de la colonne vertébrale, il est capable de remplir ses fonctions. Le segment de mouvement spinal (VMS) est considéré comme l'unité structurelle la plus importante. Il se compose de deux vertèbres adjacentes, d'un disque intervertébral et d'un appareil muscle-ligament. L'ostéochondrose conduit à des processus dystrophiques-dégénératifs, d'abord dans le disque intervertébral, puis dans les vertèbres. Avec la défaite d'un vortex, la puissance de ses fonctions est fournie par les voisins. Cela entraîne une augmentation de la charge et une perte de mobilité dans le segment concerné.
Dans le développement de l'ostéochondrose cervicale, les médecins distinguent plusieurs étapes:
- Le premier degré d'ostéochondrose cervicale. Étant donné que le disque intervertébral est privé de son propre apport sanguin et reçoit des nutriments des tissus environnants, il est sujet à des modifications dégénératives. L'ostéochondrose du premier stade est caractérisée par la destruction du nucleus pulposus et des déchirures de l'annulus fibrosus. Cliniquement, cela se manifeste par une douleur locale aiguë ou persistante au niveau de la nuque (cervicalgie) et une raideur ;
- Ostéochondrose du deuxième degré de la colonne cervicale. A ce stade, la destruction de l'anneau fibreux se poursuit, une mobilité pathologique et une instabilité des vertèbres apparaissent. Les patients se plaignent de douleurs cervicales aggravées par un effort physique, une inclinaison de la tête ou une certaine position ;
- Le troisième stade de la maladie est caractérisé par la destruction complète de l'anneau fibreux. Le noyau gélatineux n'est pas fixé. Des hernies discales peuvent survenir et provoquer une douleur intense. A ce stade, en raison d'une mauvaise fixation du SMS, une courbure de la colonne vertébrale peut se former ;
- Au quatrième stade de la maladie, le disque intervertébral est remplacé par du tissu conjonctif, d'autres segments voisins sont touchés. Spondylarthrose, arachnoïdite se développe. Les articulations deviennent complètement immobiles - une ankylose se développe. Le tissu osseux se développe autour de la zone touchée - un ostéon se forme. Avec le quatrième degré d'ostéochondrose cervicale, des symptômes vifs sont observés: douleur intense irradiant vers le bras, le sternum, la zone entre les omoplates, une sensibilité altérée.

Symptômes et signes
Les signes d'ostéochondrose cervicale au stade initial peuvent être non spécifiques: vertiges, maux de tête, faiblesse, craquements lors du mouvement de la tête. Au fur et à mesure que la maladie progresse, les symptômes suivants se développent :
- Douleur intense au cou et aux épaules;
- Engourdissement de la main ;
- Vertiges;
- Augmentation de la pression artérielle ;
- Coordination des mouvements altérée ;
- Transpiration accrue.
Il existe plusieurs syndromes qui apparaissent avec le développement d'un état pathologique du dos et de la colonne cervicale:
- Syndrome de migraine cervicale.
- Syndrome de l'artère vertébrale.
- Syndrome hypertensif.
- Syndrome cardiaque.
- Syndrome radiculaire.
Ils surviennent lorsque les terminaisons nerveuses sont lésées, les artères et les veines sont écrasées au cours du développement de la maladie. Le syndrome de l'artère vertébrale est considéré comme la complication la plus dangereuse. Il y a une violation du flux sanguin dans l'artère qui alimente le cerveau et la moelle épinière. L'audition du patient diminue, la vue diminue, des vertiges se développent constamment. Le patient peut perdre connaissance en conduisant en raison d'un trouble circulatoire grave.
À la suite de la compression des nerfs responsables de l'innervation des muscles de la poitrine et du diaphragme, une douleur survient dans la région du cœur qui n'est pas liée à une maladie cardiaque, mais en même temps une tachycardie, une arythmie et une hypotension peuvent se développer . La compression des veines conduit au développement du syndrome hypertensif du LCR. La pression intracrânienne augmente, des nausées, des vomissements et de graves maux de tête surviennent en raison d'une altération du flux sanguin du cerveau.
En serrant le cou, un syndrome radiculaire se développe - une douleur intense se produit dans le cou, les épaules, les omoplates et l'arrière de la tête. Dans ce syndrome, les bras et le cou deviennent engourdis. Avec le syndrome de la migraine cervicale, le patient est préoccupé par une douleur intense à l'arrière de la tête, souvent accompagnée de nausées et de vomissements.
Les syndromes réflexes surviennent lorsque les racines de la colonne vertébrale ne sont pas encore affectées. Les patients se plaignent de douleurs au cou, à la tête (en particulier à l'arrière de la tête), aux bras d'un ou des deux côtés. Contrairement à la douleur radiculaire, la douleur réflexe n'est pas associée à une altération de la sensation. La cervicalgie peut être terne et douloureuse. La douleur aiguë et aiguë du "lumbago" est appelée cervicago. Il y a un spasme et des douleurs musculaires, des douleurs des points paravertébraux. Les signes d'ostéochondrose cervicale sont aggravés dans une position inconfortable, avec inclinaison de la tête, toux, effort physique. Les signes d'épicondylose, de périarthrose huméroscapulaire et de syndrome épaule-main surviennent en raison de l'influx nerveux de l'anneau fibreux du segment affecté qui provoque un spasme musculaire compensatoire.
Les syndromes radiculaires s'accompagnent d'une altération de l'activité motrice et de la sensibilité. Dans le même temps, les nerfs et les vaisseaux sanguins sont altérés, le drainage veineux et lymphatique dans le foyer pathologique est perturbé par une diminution du canal intervertébral. La douleur dans le syndrome radiculaire est aiguë et intense. Une cause fréquente de compression du nerf spinal est la formation d'une hernie. Le tonus musculaire diminue dans la zone de foyer pathologique. Dans l'ischémie radiculoïque, non seulement les nerfs mais aussi les vaisseaux sont comprimés.
Lorsque le nerf phrénique est impliqué dans le processus pathologique, un syndrome cardiaque survient. Elle se manifeste par une douleur aiguë et brûlante du côté gauche de la poitrine avec irradiation du bras, la région interduloïde. Le nom du syndrome vient du fait que la nature de la douleur est similaire à une crise d'angine de poitrine. La principale différence entre la douleur angorienne est qu'elle est soulagée après la prise de nitroglycérine, elle peut survenir au repos et est associée à des interruptions du rythme cardiaque (tachycardie, arythmie).
Les signes d'ostéochondrose cervicale dépendent de la localisation du processus pathologique. Si les vertèbres cervicales supérieures sont endommagées, l'apport sanguin au cerveau est perturbé par la compression des artères cérébrales. Cela conduit à des maux de tête (en particulier à l'arrière de la tête), des étourdissements, des évanouissements, une hypertension artérielle. Les étourdissements dans l'ostéochondrose cervicale sont causés par une diminution du flux sanguin vers l'oreille interne. Les patients sont également préoccupés par les nausées, les symptômes vestibulaires et oculaires.
Une lésion combinée des vertèbres est appelée ostéochondrose cervicothoracique. La maladie se manifeste par les symptômes suivants :
- Vertiges;
- Douleur dans le cou et le bras;
- Sensation de picotement et de rampement au membre supérieur;
- Névralgie intercostale.
diagnostic
L'ostéochondrose cervicale est une maladie chronique qui peut entraîner la formation d'une hernie et la compression de la moelle épinière. Il est donc important de poser un diagnostic précis et de commencer le traitement à temps. Pour identifier l'ostéochondrose cervicale, les types de diagnostics instrumentaux suivants sont utilisés:
- Spondylographie ou radiographie de la colonne vertébrale. Cette méthode de recherche est indolore, très informative, et ne nécessite aucune formation particulière. Une radiographie de la colonne vertébrale permet d'évaluer ses caractéristiques anatomiques et fonctionnelles. Sur la photo, une attention particulière est accordée à la structure des vertèbres, à leur relation entre elles, à la distance qui les sépare, à la lumière du canal vertébral;
- La tomodensitométrie - fournit principalement des informations sur l'état du tissu osseux, permet la détection d'un rétrécissement du canal rachidien et d'une hernie discale;
- Imagerie par résonance magnétique - vous permet de déterminer les changements dans les tissus mous. L'image IRM montre clairement des changements dans les disques intervertébraux et la moelle épinière.

Des médicaments
Le traitement de l'ostéochondrose de la colonne cervicale consiste en un traitement médicamenteux et non médicamenteux. Même après une guérison complète, les neurologues prennent des mesures préventives pour écarter les rechutes de la maladie. Dans la phase aiguë, pour le traitement de l'ostéochondrose de la colonne cervicale, les médecins prescrivent aux patients des médicaments des groupes pharmacologiques suivants:
- Analgésiques non narcotiques. Ils sont pris par voie orale ou injectés par voie intramusculaire pour des effets rapides ;
- Anti-inflammatoires non stéroïdiens;
- Vitamines B à fortes doses.
Les diurétiques sont utilisés pour réduire la rétention d'eau dans la racine vertébrale et les tissus environnants. Les antihistaminiques augmentent les effets des analgésiques. Les spasmes musculaires sont soulagés par des relaxants musculaires. Avec le syndrome douloureux sévère persistant, les neurologues effectuent un bloc nerveux.
Les chondroprotecteurs sont utilisés pour améliorer les processus métaboliques dans le disque intervertébral. Ces médicaments augmentent la teneur en glycosaminoglycanes, augmentent la force, l'élasticité et l'absorption des chocs des disques intervertébraux.
Comprimés anti-étourdissements
Les patients souffrent souvent de vertiges avec ostéochondrose cervicale. Pour les réduire, les médecins prescrivent des anti-inflammatoires non stéroïdiens. Les AINS de différents groupes diffèrent par leur mécanisme d'action et leur effet, de sorte que seul un spécialiste qualifié peut déterminer le médicament approprié.
Il est important de se rappeler que les médicaments pour l'ostéochondrose de la colonne cervicale ne peuvent être pris sans la nomination d'un médecin. Les anti-inflammatoires non stéroïdiens ont des effets secondaires, donc avant de prescrire, le neurologue détermine la présence de contre-indications chez le patient et la posologie requise. Les médicaments contre les vertiges dans l'ostéochondrose cervicale peuvent améliorer la qualité de vie du patient.
Injections pour l'ostéochondrose
Les injections pour l'ostéochondrose de la colonne cervicale aident à soulager la douleur lors d'une exacerbation. Avec cette méthode d'administration de médicament, les effets sont rapides. Les neurologues utilisent une variété d'injections.
Les infirmières s'injectent des solutions médicamenteuses par voie sous-cutanée, intramusculaire ou intraveineuse. Au cours de l'exacerbation de la maladie, les médicaments administrés par injection avec l'ostéochondrose cervicale ont un effet exclusivement symptomatique.
Traitement des maux de tête
Le mal de tête est un symptôme qui se produit dans diverses conditions médicales. Cependant, l'ostéochondrose cervicale se caractérise par un mal de tête sévère. Bouger la tête exacerbe les symptômes, alors les médecins prescrivent des analgésiques et des anti-inflammatoires non stéroïdiens pour les éliminer.
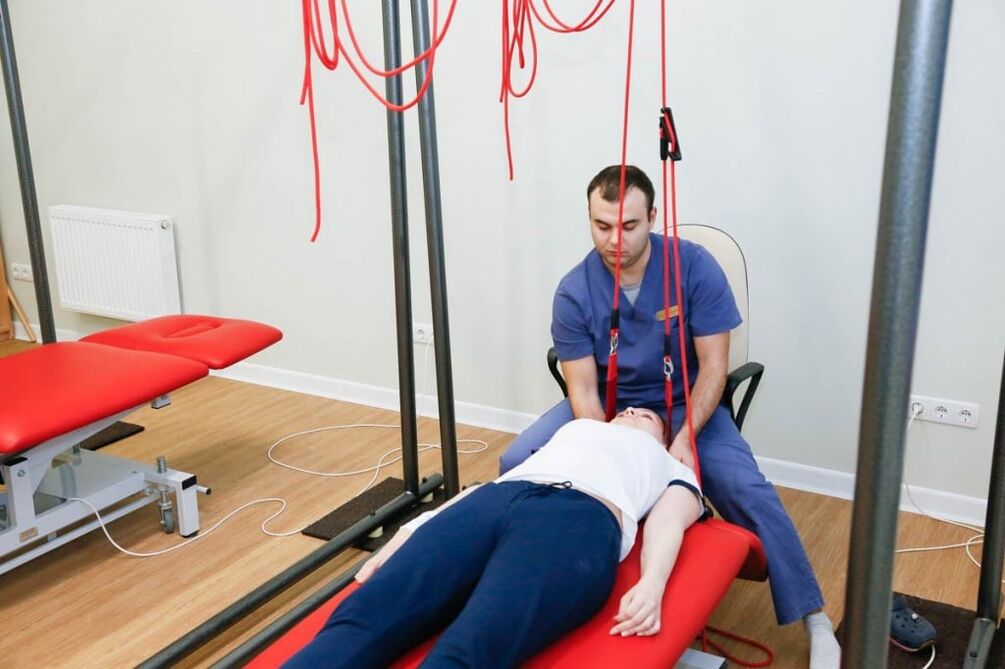
Méthodes de thérapie non médicamenteuses
Le traitement non médicamenteux complexe de l'ostéochondrose cervicale de la colonne vertébrale comprend :
- Mode protection - lorsque les racines sont pincées, les patients s'allongent sur une surface dure,
- Massage;
- Exercices de physiothérapie;
- Traction vertébrale;
- Procédures physiothérapeutiques.
Le massage pour l'ostéochondrose cervicale est utilisé pour soulager la douleur et l'enflure, améliorer l'approvisionnement en sang périphérique et soulager les spasmes musculaires. Une contre-indication à l'exécution de cette procédure est la présence de douleur aiguë. Massez la nuque et le dos dans le sens du drainage lymphatique. Une attention particulière est portée aux zones interscapulaire et paravertébrale.
La gymnastique thérapeutique pour l'ostéochondrose de la colonne cervicale vise à éliminer les spasmes musculaires et à renforcer la charpente musculaire. Étant donné que l'instabilité vertébrale est courante dans la colonne cervicale, le professeur de thérapie par le mouvement organise des cours particuliers pour apprendre au patient à effectuer les exercices en toute sécurité. Certains auteurs recommandent d'organiser des cours de physiothérapie dans le col shant.
Pour améliorer la mobilité des vertèbres cervicales, les thérapeutes en réadaptation recommandent les exercices suivants :
- Flexion et extension du cou. Inclinez votre tête en avant vers votre sternum sans tirer vos épaules vers l'avant puis vers l'arrière. Maintenez la pente pendant 3 secondes, répétez chaque exercice 8 à 10 fois;
- Torsades du cou. Tournez votre cou d'abord vers la gauche aussi loin que possible, puis vers la droite sans changer la position des épaules et la hauteur du menton ;
- Baissez la tête jusqu'à ce qu'elle s'arrête. Inclinez ensuite la tête en arrière sans modifier la hauteur de vos épaules. Maintenez la position pendant 5 secondes.
Les exercices suivants ont été développés pour renforcer les muscles du cou :
- Mettez votre main à l'arrière de votre tête. Inclinez votre tête en arrière et reposez-vous sur votre main;
- Placez votre main sur la zone du temple. Pendant que vous inclinez la tête, résistez avec votre main ;
- Mettez votre main sur votre front, défendez-vous contre elle, penchez la tête en avant ;
- Inclinez votre tête d'un côté avec votre main droite, avec votre main gauche derrière votre dos. Répétez de l'autre côté.
La thérapie par autogravitation est le nom exact de la procédure de traction vertébrale. Elle est réalisée avec un équipement spécial. Le but de la thérapie est de réduire les spasmes musculaires et de rétablir la position correcte des vertèbres. Pour éviter les complications, la traction de la colonne vertébrale est effectuée par un médecin.
Pour améliorer la circulation sanguine dans le foyer pathologique, soulager l'enflure et éliminer la douleur, les procédures physiothérapeutiques suivantes sont utilisées:
- Courants diadynamiques. Au cours de cette procédure, un appareil spécial est utilisé pour appliquer des courants à basse fréquence qui stimulent les muscles, soulagent les crampes et la douleur. Avoir un effet positif et améliorer le trophisme tissulaire;
- Rayonnement ultraviolet. Sous l'influence des rayons UV, le métabolisme de la vitamine D s'améliore, la teneur en calcium augmente, le tissu osseux se renforce;
- L'exposition aux ultrasons - utilisée pour accélérer le flux sanguin, a un effet antispasmodique et réparateur. L'échographie peut pénétrer profondément dans les tissus, parfois elle est utilisée pour une meilleure absorption des médicaments ;
- Thérapie Amplipulse - Vous permet de soulager la douleur en bloquant les impulsions nerveuses du foyer douloureux.
Dans la phase aiguë de la maladie, qui dure de 4 à 7 jours, des analgésiques, des anticonvulsivants et des irritants sont utilisés pour soulager la douleur. Le patient se repose. Le rachis cervical est immobilisé avec le collier de Shants. La thérapie par l'exercice et le massage sont contre-indiqués. Appliquer un rayonnement ultraviolet.
La durée de la période subaiguë est de 29 jours. Après un rétablissement complet, le patient doit se reposer pendant plusieurs jours. Ensuite, vous pouvez commencer une thérapie de rééducation. Au cours de l'évolution chronique de la maladie, le patient se voit prescrire des relaxants musculaires, des chondroprotecteurs, des vitamines B, pour soulager la douleur - analgésiques, AINS. Des exercices de physiothérapie et des massages sont proposés. Le patient est libéré des procédures physiothérapeutiques (ampl pulse, charge en courant alternatif), une traction de la colonne vertébrale est réalisée.

repas
Une bonne nutrition pour l'ostéochondrose est une condition préalable importante pour obtenir une rémission. La progression de l'ostéochondrose cervicothoracique s'arrête avec un régime et un traitement. Les neurologues savent comment traiter l'ostéochondrose de la colonne cervicale, ils forment donc un ensemble de mesures thérapeutiques, notamment des procédures, une thérapie par l'exercice, une bonne nutrition et des changements de mode de vie.
De nombreux patients se tournent vers les neurologues pour savoir comment traiter l'ostéochondrose de la colonne cervicale et s'il existe des restrictions alimentaires. Les spécialistes créent des programmes nutritionnels individuels qui tiennent compte des préférences du patient. Le régime alimentaire de l'ostéochondrose repose sur une alimentation équilibrée, pauvre en graisses et riche en nutriments. Le régime quotidien du patient comprend des aliments riches en calcium.
Comment dormir avec une ostéochondrose cervicale
Pour les patients souffrant de troubles musculo-squelettiques, la question de savoir comment bien dormir avec l'ostéochondrose cervicale est pertinente. Dormir sur le ventre provoque le développement ultérieur de la maladie, il est donc préférable de ne pas dormir dans cette position. Les positions les plus optimales sont sur le dos et sur le côté.
L'ostéochondrose cervicale progresse pendant que vous vous reposez sur un lit avec un matelas moelleux. Par conséquent, les experts recommandent de privilégier les matelas élastiques et les oreillers modérément mous. Si un patient reçoit un diagnostic d'ostéochondrose cervico-thoracique, des spécialistes expérimentés vous diront sur quels lits il est sécuritaire de dormir.
prophylaxie
Pour prévenir l'apparition ou la progression de l'ostéochondrose cervicale, les médecins recommandent :
- Maintenir une posture correcte;
- Mener une vie active, prendre des pauses au travail ;
- Faites des exercices de physiothérapie régulièrement;
- Dormez sur une surface ferme et plane, matelas et oreillers orthopédiques;
- Débarrassez-vous des mauvaises habitudes, en particulier du tabagisme ;
- Choisissez des chaussures en tenant compte de la structure physiologique du pied ;
- Ne portez pas de sacs à une main, cela entraînerait une courbure de la colonne vertébrale;
- Adoptez un mode de vie sain, mangez bien, mangez beaucoup de fruits et légumes ;
- Ne reste pas assis longtemps la tête baissée;
- Aller nager.
La massothérapie doit être pratiquée régulièrement pour améliorer la circulation sanguine.





























